Трепетание предсердий
регулярное сокращение предсердий с частотой около 250-350 в 1 мин.
Частота желудочковых сокращений (ЧЖС) определяется предсердно-желудочковой проводимостью, желудочковый ритм может быть при этом регулярным или нерегулярным.
Трепетание предсердий является одной из форм мерцательной аритмии, по клиническим проявлениям мало отличается от мерцания предсердий, однако характеризуется несколько большей стойкостью пароксизмов и большей резистентностью к антиаритмическим препаратам.
Различают правильную (ритмичную) и неправильную формы данной аритмии.
В интервенционной аритмологии принята следующая классификация: Типичная ТП, Атипичная ТП, Левопредсердное ТП.
Классификация трепетания предсердий (по M. Scheinman, 1999)
|
Вариант трепетания предсердий |
ЭКГ-признаки |
ЧСС |
Субстрат ТП |
Типичное ТП:
- против часовой (ССW)
- по часовой стрелке (СW) |
- II; III; F; +V1,
+ II; III; F; -V1
|
240-340
240-340
|
Истмус -зависимость
Истмус-зависимость |
Атипичное ТП:
- двухволновое ре-ентри
- ре-ентри нижней петли
- множественные циклы |
- II; III; F; +V1,
+ II; III; F; -V1
Вариабильно
|
350-390
200-260
|
Истмус-зависи ость
Истмус-зависимость
Множественное ре-ентри |
Левопредсердное ТП |
Вариабильно |
|
Немая зона ЛП и ЛВ
Мембранозная часть МПП
Устье КС |
История развития представлений о трепетании предсердий
В 1918 г. T. Lewis высказал предположение о фокусной теории ТП, что предполагало формирования высокочастотного электрически активного фокуса в области предсердий.
Однако уже в 1925 г. Этот автор меняет свои представления и высказывается в пользу внутрипредсердного ре-ентри как субстрата ТП.
Теоретическая концепция ТП в последующие годы претерпела изменения от первоначальной фокусной теории к теории повторного входа электрического возбуждения:
- 1947 г. - A. Rosenblueth и Garcia-Ramos в хирургическом эксперименте случайно расширили выполняемый разрез между нижней и верхней полыми венами в область свободной стенки ПП. Результатом явилась манифестация ТП, картирование цикла которого выявило циркуляцию волны ре-ентри по периметру выполняемого разреза.
- 1949 г. - D. Scherf разработал фокусную теорию ТП.
- 1954 г. - E. Kimura также выдвинул фокусную теорию.
- 1986 г. - L. Frame постулировал ре-ентри как инициирующий механизм ТП.
L. Frame выполнил так называемый Y-shaped (Y-образный разрез), представленный на рисунке 5, и впервые верифицировал топографическую разнесенность предсердного разреза от области циркуляции волны ре-ентри, лежащего в основе ТП.
- 1982-1984 гг. - M. Allessie на основании использования ацетилхолиновой модели высказывается в пользу механизма ре-ентри, лежащего в основе ТП.
- 1981-1988 гг. - P. Boyden создает модель трикуспидальной регургитации и модель клипирования легочной артерии. Свидетельствует за природу ре-ентри ТП.
- 1986 г. - A.Waldo на основании стерильной перикардической модели верифицирует ре-ентри как ведущий механизм ТП.
- 1991 г. - J. Cox, используя модель митральной регургитации, высказывается за теорию повторного входа, лежащую в основе ТП.
Эволюция клинических представлений о природе ТП аналогична:
- 1951 г. - M. Prinzmetal на основании использования фотографической техники высказался в пользу фокусной природы ТП.
- 1971 г. - H.Wellens, используя метод эпикардиального картирования, подтверждает положение о фокусной природе ТП.
- 1986-1990 гг. - F.Cosio и B.Olshansky верифицируют ре-ентри как основу ТП.
Таким образом, путь от фокусной теории к представлениям о ре-ентри длинною в 90 лет состоялся.
Кардиальная ресинхронизирующая терапия
Биполярный ЭКС в лечении сердечной недостаточности
Смотреть показания, применение в клинической практике
Этиология и патогенез
Наиболее частой причиной возникновения трепетания предсердий является изменение проводящей системы сердца, в следствии заболеваний:
- ишемическая болезнь сердца (ИБС). Например, при остром инфаркте миокарда (ОИМ) по разным данным ТП имеет место от 0,8 до 5,3% случаев
- ревматизм (в особенности у лиц с митральным стенозом);
- артериальная гипертензия;
- идиопатические кардиомиопатии;
- хроническое или острое легочное сердце;
- хронические неспецифические заболевания легких и хронические обструктивные заболевания легких;
- гипертиреоз;
- миокардиты;
- перикардиты;
- дефект межпредсердной перегородки у взрослых
- синдром предвозбуждения желудочков (WPW - синдром)
- дисфункция синусового узла (СССУ) - синдром тахи-бради;
- идиопатические варианты - патологическая десимпатизация предсердий .
Патогенетическое значение ТП
Основные факторы патогенетической значимости - высокая частота сердечных сокращений и связанная с этим симптоматика у данной категории больных.
На фоне тахисистолии развиваются диастолическая сократительная дисфункция миокарда левого желудочка (ЛЖ), в дальнейшем - систолическая сократительная дисфункция и затем возможный исход в дилатационную кардиомиопатию и сердечную недостаточность.
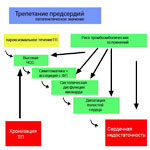
Патогенетический каскад трепетания предсердий
Увеличить
в начало страницы
Клинические проявления
Трепетание предсердий бывает как постоянной, так и пароксизмальной (приступообразной) формы.
При пароксизмальной форме частота пароксизмов бывает весьма различной: от одного в год до
нескольких раз в сутки.
Пароксизмы может провоцировать физическая нагрузка, эмоциональный стресс, жаркая погода, обильное питье, алкоголь и даже расстройство кишечника.
Трепетание предсердий может наблюдаться у пациентов практически любого возраста. Однако у тех, кто имеет заболевания сердца, оно встречается гораздо чаще.
Трепетание предсердий может проявляться как ощущение учащенного сердцебиения. Однако возможны и более тяжелые клинические проявления - синкопе (потери сознания), головокружение на фоне гипотензии и даже остановка сердца у пациентов с возможностью высокочастотного проведения в АВ узле (1:1) во время эпизода ТП.
Пациенты могут предъявлять жалобы на непереносимость физического усилия, одышку, общую слабость. При физикальном осмотре могут определяться признаки прогрессии застойной сердечной недостаточности.
Патофизиологическая основа данной симптоматики - снижение системного выброса, системного артериального давления и уменьшение коронарного кровотока. Последнее, как правило, обратно пропорционально ЧСС. По некоторым данным снижение коронарного кровотока может достигать 60%.
Проводимые исследования
Для диагностики трепетания предсердий применяют следующие методы:
- ЭКГ - позволяет зафиксировать вид нарушений ритма
- Суточное (холтеровское) мониторирование ЭКГ позволяет оценить частоту пульса в разное время
суток, в т.ч. во время сна, зафиксировать пароксизмы, если они есть
- ЭхоКГ - ультразвук сердца - позволяет оценить размеры камер сердца, сократимость миокарда,
состояние клапанов сердца (они также влияют на аритмию)
- Анализы крови позволяют выявить недостаток электролитов (калия), нарушение функции щитовидной
железы (повышение уровня ее гормонов), признаки острого ревматизма или миокардита
- Иногда возникает необходимость в проведении электрофизиологического исследования (ЭФИ) сердца
в начало страницы
Лечение трепетания предсердий
В разделе рассматриваются некоторые аспекты неотложной терапии трепетания предсердий. Медикаментозная терапия подробно написана в разделе "мерцательная аритмия".
Неотложная терапия трепетания предсердий
При пароксизме трепетания предсердий на фоне WPW синдрома введение сердечных гликозидов (дигоксин), b-блокаторов (Пропранолол, Атенолол, Надолол, Метопролол, Соталол), Са-блокаторов (Верапамил, Дилтиазем) - противопоказано!
Сверхчастая стимуляция предсердий проводится при 1 типе трепетания предсердий (активация предсердий с частотой 240 - 339 в 1 мин, одинаковая пилообразная форма волн F) - легко купируется электрической стимуляцией.
2 тип трепетания предсердий (частота от 340 до 430 в 1 мин, интервалы F-F изменяются), не прерывается стимуляцией.
Трепетание предсердий гемодинамически менее благоприятно, чем фибрилляция предсердий, т.к. при трепетании происходит синхронное сокращение предсердий, а при фибрилляции предсердий - нет.
Тромбоэмболический риск при трепетании предсердий признан равным таковому при фибрилляции предсердий, поэтому все мероприятия по антикоагулянтной подготовке и профилактике проводятся также как при фибрилляции предсердий.
Если длительность пароксизма менее 48 часов, то целесообразно восстановление синусового ритма по следующим схемам:
1. Прокаинамид в/в медленно (под контролем АД!) 1000 мг со скоростью 50 - 100 мг / мин.
2. Пропафенон в/в медленно в 0,5 мг / кг с последующим увеличением до 1 - 2 мг / кг со скоростью 1 мг в минуту.
3. Хинидин 1200 мг / сут с Верапамилом 120 - 240 мг / сут.
4. Дизопирамид 600 - 900 мг / сут.
5. Амиодарон в/в капельно 600 - 1200 мг / сут.
6. ЭИТ - последовательно 200 - 360 Дж.
7. При трепетании предсердий 1 типа может быть эффективна чреспищеводная сверхчастая стимуляция.
Если длительность пароксизма более 48 часов, то из-за высокого риска нормализационных тромбоэмболий, восстановление синусового ритма следует отложить на 3 недели антикоагулянтной терапии, проводя в этот период мероприятия по урежению частоты желудочковых сокращений: Дигоксин, b-блокаторы (Пропранолол, Атенолол, Надолол, Мето-пролол, Соталол), Са-блокаторы (Верапамил, Дилтиазем), Амиодарон.
В случае нарастания проявлений недостаточности кровообращения, неконтролируемой тахисистолии, коронарной недостаточности возможно более раннее восстановление синусового ритма. При длительности пароксизма более 7 суток предпочтительнее ЭИТ.
Лечение трепетания предсердий 1 типа - радиочастотная катетерная аблация макро re-entry в правом предсердии в зоне перешейка путем нанесения линейного повреждения.
Медикаментозное профилактическое лечение трепетания предсердий проводится при противопоказаниях или отказе больного от интервенционного лечения.
Лечение трепетания предсердий 2 типа проводится по аналогии с лечением фибрилляции предсердий.
в начало страницы
Осложнения
 Трепетание предсердий чрезвычайно редко становится причиной смерти, несмотря на те субъективные неприятности, которые она может Вам доставлять. Однако возникающая при этом грубая дискоординация сокращения предсердий и желудочков приводит к уменьшению эффективности работы сердечного насоса, по крайней мере, на 20%.
Трепетание предсердий чрезвычайно редко становится причиной смерти, несмотря на те субъективные неприятности, которые она может Вам доставлять. Однако возникающая при этом грубая дискоординация сокращения предсердий и желудочков приводит к уменьшению эффективности работы сердечного насоса, по крайней мере, на 20%.
Уменьшение объема крови, перекачиваемого сердцем за единицу времени, переносится тем хуже, чем тяжелее было исходное состояние сердечно-сосудистой системы. Если пациент до этого страдал пороком клапанов сердца или ишемической болезнью, фибрилляция или трепетание предсердий могут привести к возникновению выраженной сердечной недостаточности и изменению миокарда по типу аритмогенной кардиомиопатии и стать причиной смерти.
 При длительных приступах или постоянной форме аритмии в предсердиях могут образовываться тромбы. Отрыв этих тромбов и перемещение их с током крови в различные органы приводит к развитию таких жизнеугрожающих осложнений, как инсульты, почечная недостаточность, инфаркт кишечника, тромбоэмболия легочной артерии, гангрена конечностей.
При длительных приступах или постоянной форме аритмии в предсердиях могут образовываться тромбы. Отрыв этих тромбов и перемещение их с током крови в различные органы приводит к развитию таких жизнеугрожающих осложнений, как инсульты, почечная недостаточность, инфаркт кишечника, тромбоэмболия легочной артерии, гангрена конечностей.
Наибольшую опасность для жизни и здоровья представляет инсульт, ежегодно уносящий десятки тысяч жизней и делая сотни тысяч людей инвалидами.
Считается, что до 15% инсультов являются следствием недиагностированной вовремя аритмии.
в начало страницы
Прогноз
 В настоящее время существует несколько вариантов лечения фибрилляции и трепетания предсердий, как медикаментозных, так и хирургических. Нечастые и кратковременные пароксизмы обычно не требуют постоянного приема препаратов или других вмешательств, кроме лечения самих приступов.
В настоящее время существует несколько вариантов лечения фибрилляции и трепетания предсердий, как медикаментозных, так и хирургических. Нечастые и кратковременные пароксизмы обычно не требуют постоянного приема препаратов или других вмешательств, кроме лечения самих приступов.
При многократных пароксизмах трепетания предсердий Вам могут назначить постоянный прием препаратов для профилактики повторных эпизодов аритмии. Если приступ аритмии вызывает тяжелые нарушения кровообращения, может потребоваться внутривенное введение препаратов и, в некоторых случаях, электрическая кардиоверсия.
 Если терапевтические методы лечения оказываются неэффективными, необходимо решить вопрос о хирургическом лечении трепетания предсердий.
Если терапевтические методы лечения оказываются неэффективными, необходимо решить вопрос о хирургическом лечении трепетания предсердий.
Выбор оперативного метода зависит от формы аритмии.
При трепетании предсердий наиболее эффективно радиочастотное воздействие на измененные участки предсердий – радиочастотная аблация. Эта операция не требует разрезов и проводится при помощи специальных катетеров, вводимых в сосуды на бедре под рентгенографическим контролем.
Эффективность РЧА высокая и в 80 % случаев отмечается стойкий синусовый ритм. Медикаментозная терапия после РЧА не проводится.
Данная информация не претендует на полноту освещения проблемы и возможных способов ее решения. Многообразие форм аритмии диктует необходимость применения индивидуального комплексного подхода к диагностике и лечению.
в начало страницы


